Врачи спасают: Топ-10 «чудесных» операций в Башкирии в 2025 году
Благодаря стремительному развитию медицинских технологий и закупке современного оборудования, в Башкортостане врачи успешно выполняют уникальные хирургические вмешательства, которые ранее были недоступны.

Медики проводят высокоточные процедуры с минимальным риском осложнений, после чего пациенты быстро восстанавливаются и возвращаются к полноценной жизни. Особое внимание уделяется внедрению инновационных методов лечения сердечно-сосудистых заболеваний, онкологии и травматологии, что значительно повышает шансы пациентов на полное выздоровление. Специалисты республиканских клиник проходят регулярное обучение и повышение квалификации, осваивая передовые методики и технологии, что позволяет оказывать медпомощь на уровне мировых стандартов. Эти достижения стали возможны благодаря активной поддержке руководства республики, направленной на модернизацию здравоохранения и улучшение качества медпомощи населению. Информационное агентство «Башинформ» подготовило подборку самых сложных и «чудесных» операций, благодаря которым пациенты получили второй шанс на жизнь.
ТРИЖДЫ СПАСЛИ МУЖЧИНУ ОТ СМЕРТИ
Врачи больницы скорой медпомощи Уфы трижды спасли 43-летнего пациента от смерти. Мужчина поступил в приемный покой с симптомами инсульта. При обследовании у него обнаружили значительный стеноз сонной артерии из-за атеросклеротической бляшки. Это состояние грозило повторным инсультом. Его готовили к плановой операции по ее удалению, но у пациента появились острые боли в животе. Тогда больного перевели в отделение гнойной хирургии, где при диагностической лапароскопии выявили острый тромбоз артерии с некрозом части ободочной кишки. Это жизнеугрожающее состояние, требующее срочного хирургического вмешательства. Во время операции бригада врачей удалила поврежденную часть кишечника. Через 30 минут пациенту провели дополнительную диагностику — ангиографию, во время которой выявили 90-процентный стеноз одной из артерий кишечника. Для расширения просвета данного сосуда в рентгеноперационной ему установили стент.
Пациента выписали в удовлетворительном состоянии. Сложное трехэтапное лечение прошло благополучно благодаря профессиональным действиям врачей разных специальностей.

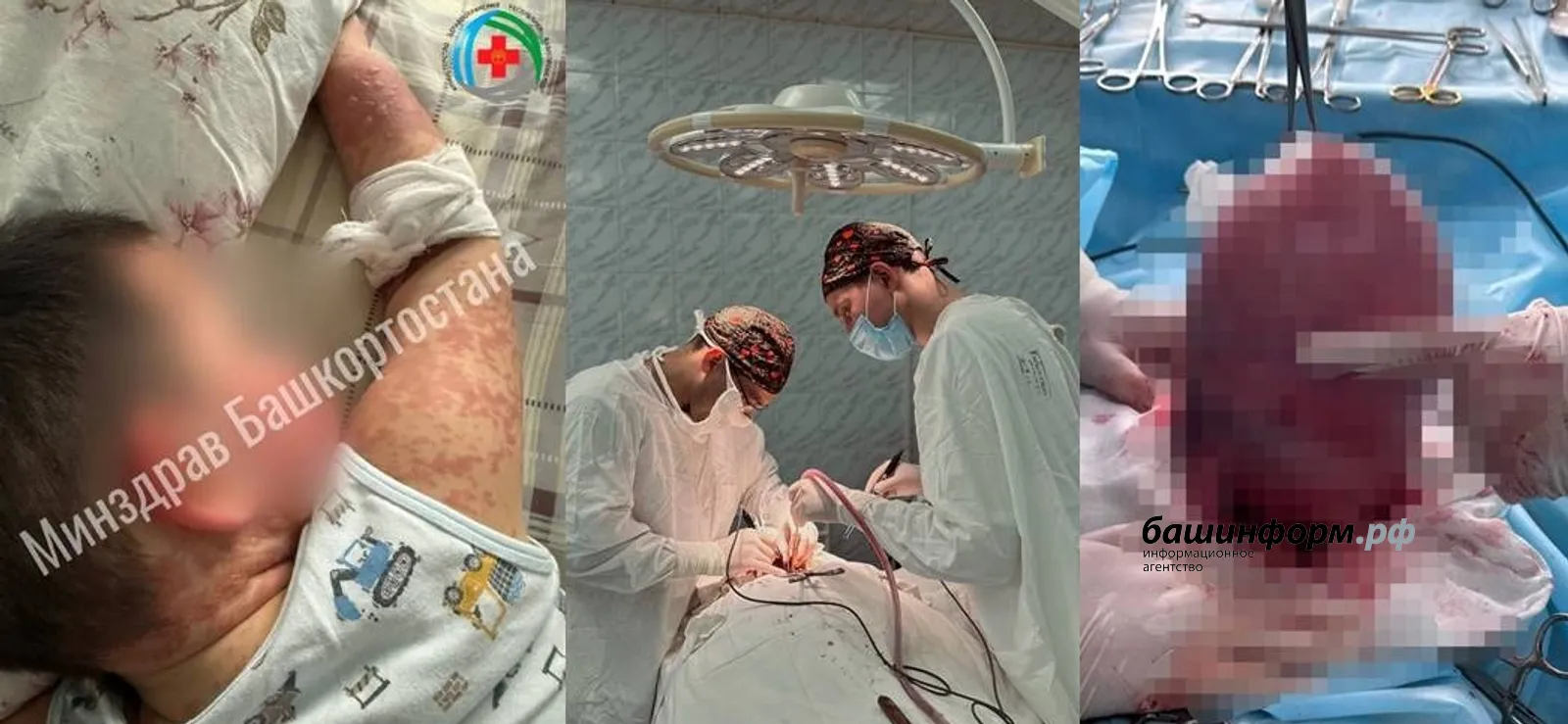
ПОБЕДИЛИ В БОРЬБЕ ЗА ЖИЗНЬ ИЗУВЕЧЕННОГО ПЕТАРДОЙ МАЛЬЧИКА
О настоящем чуде, которое сотворили врачи Башкирии, рассказал министр здравоохранения РБ Айрат Рахматуллин. Под старый Новый год в Бижбулякском районе от взрыва петарды пострадал мальчик. Он наклонился над ней, чтобы проверить, почему не сработало несколько залпов. В этот момент петарда выстрелила и нанесла ему серьезную черепно-мозговую травму. Около двух недель он боролся за жизнь и победил: врачи спасли его жизнь.
Первичную медпомощь оказали в районной больнице, где было проведено экстренное хирургическое вмешательство. Затем подростка решили срочно перевести в Уфу на вертолете. В РДКБ медики провели сложнейшую операцию. В реанимации специалисты начали проводить первый этап медицинской реабилитации, чтобы максимально сохранить все функции организма. Благодаря своевременному и качественному лечению у пациента появилась положительная динамика.
Для продолжения лечения и прохождения медреабилитации ребенка перевели в реабилитационный комплекс «Салют».


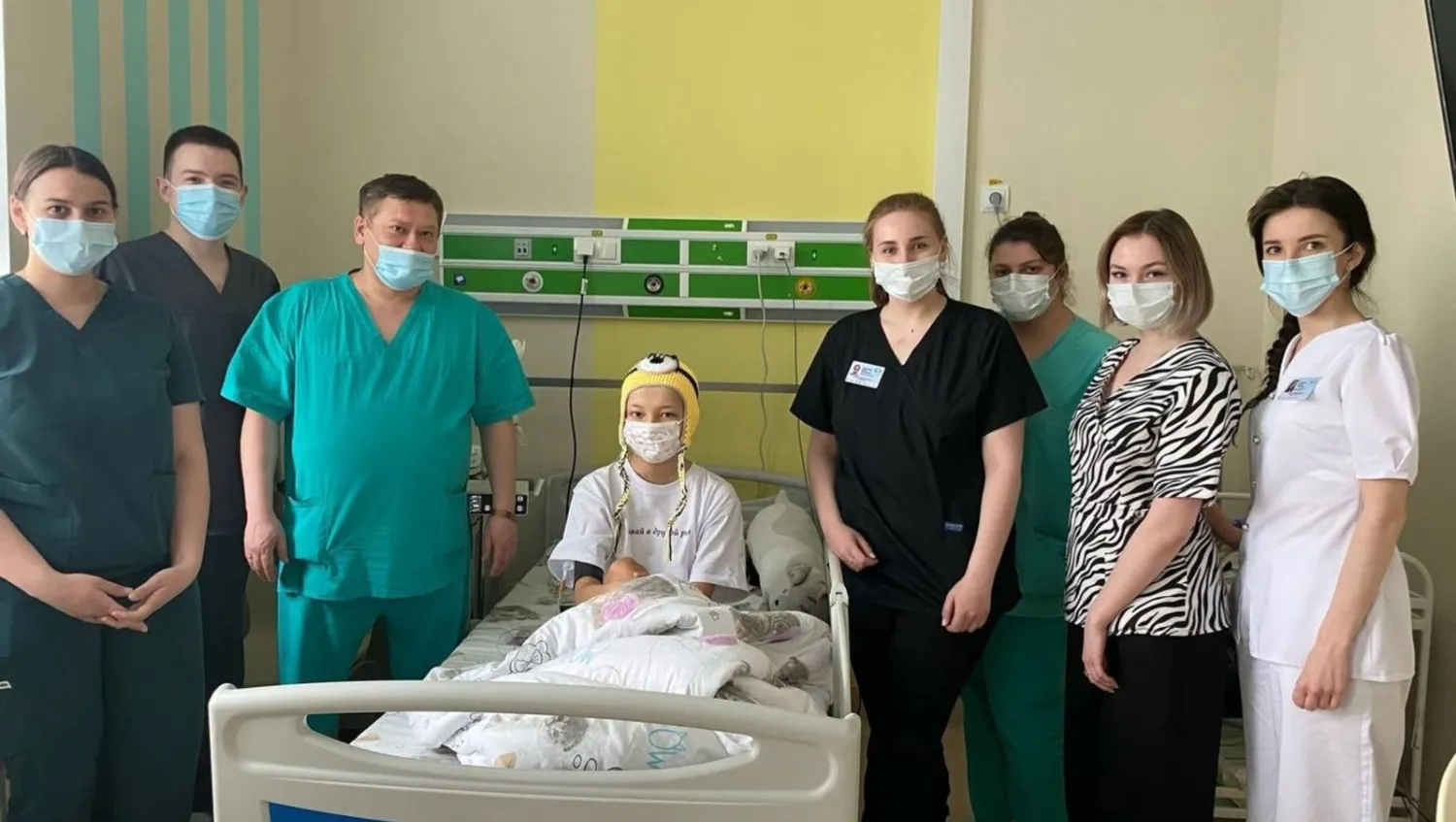
СПРАВИЛИСЬ С СИНДРОМОМ ОПУХОЛЕВОГО РАСПАДА
Уфимские врачи успешно справились с синдромом опухолевого распада у девочки-подростка. Он развился на фоне агрессивного течения острого лейкоза, в результате которого погибшие злокачественные клетки повредили почки. Это потребовало лечения в реанимации, где в течение 20 дней пациентке провели два сеанса заместительной почечной терапии при помощи аппарата «искусственной почки». Параллельно с интенсивной терапией девочка прошла программную химиотерапию, которая воздействовала на злокачественные клетки, поразившие костный мозг на 96%. На 15-й день их количество составило 0%. Девочку перевели в отделение онкологии и гематологии для продолжения терапии.
Ранее такие тяжелые осложнения требовали перевода пациентов в федеральные центры — при условии транспортабельности больного. Сейчас пациенты с онкологическими заболеваниями могут проходить терапию дома, так как технологические возможности и материальное оснащение Центра детской онкологии и гематологии позволяют справляться с подобными тяжелыми осложнениями и оказывать всю необходимую помощь детям в пределах республики.

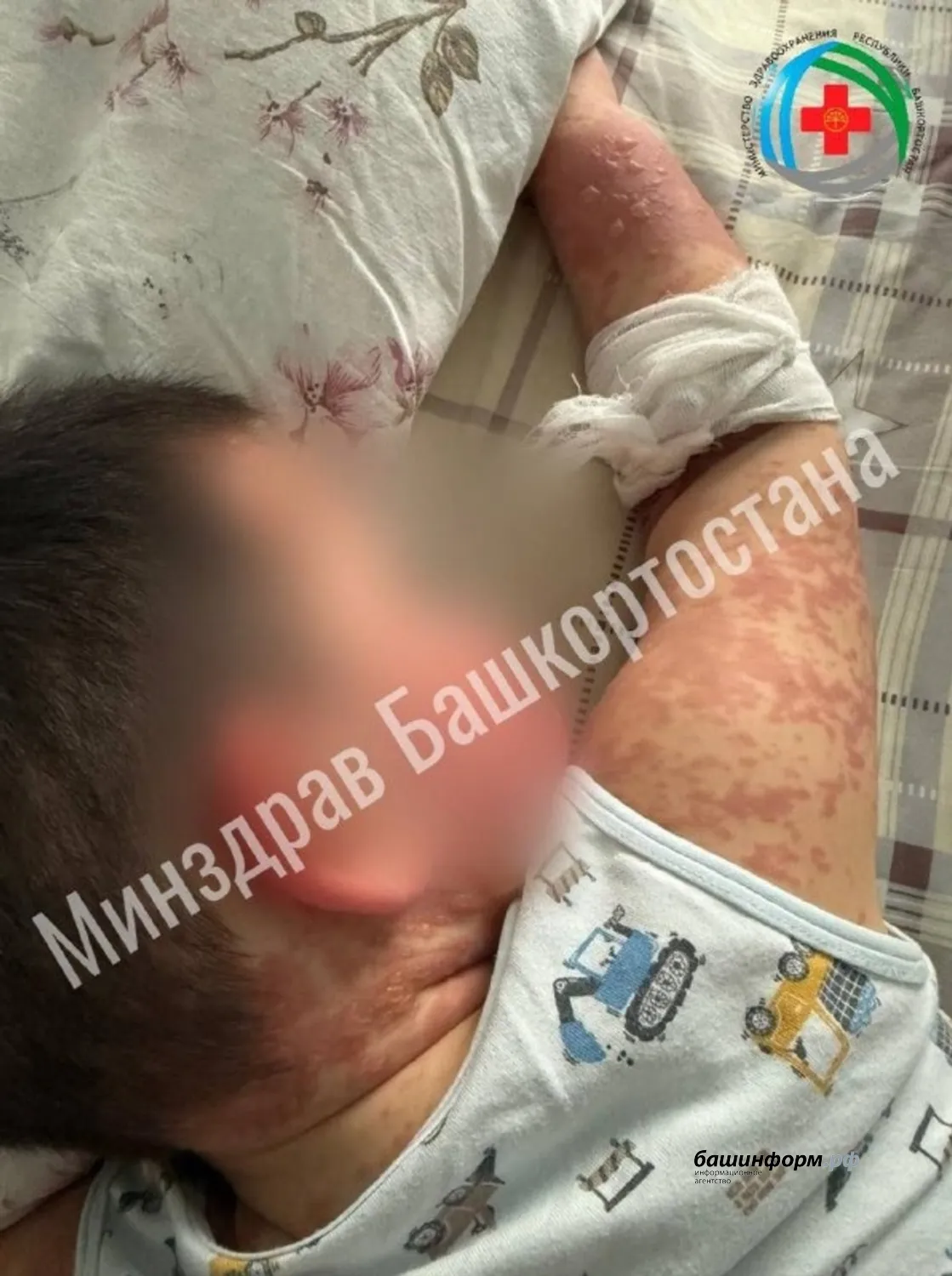
ПОДАВИЛИ СИНДРОМ «ОШПАРЕННОЙ КОЖИ»
Все тело малыша было покрыто высыпаниями, слизистая губ, полость рта и глаза. Волдыри похожи на ожоги 1-2 степени, в связи с чем заболевание дополнительно называют синдромом «ошпаренной кожи». Так проявляется буллезный эпидермальный некролиз или, как его еще называют, синдром Лайелла — тяжелое заболевание, характеризующееся острым нарушением общего состояния пациента. Наряду с приемом препаратов по основному заболеванию, когда у сына поднялась температура, мама одновременно дала и жаропонижающее без назначения врача. Маленький организм не выдержал большой лекарственной нагрузки.
Врачи РДКБ в Уфе подобрали специализированную терапию. Состояние ребенка улучшилось, появилась положительная динамика. Пораженные участки кожи практически зажили.

Врачи РКБ имени Куватова спасли пациентку с неэпиталиальной опухолью желудка и метастазами в печень. Такие случаи, как правило, считаются безнадежными. 62-летняя женщина обратилась к врачам с жалобами на тяжесть в животе, периодические боли и слабость. Еще в декабре 2024 года у нее диагностировали опухоль желудка размером более 10 см, сдавливающую селезенку, поджелудочную железу и левую почку, а также были метастазы в правой доле печени. После комплексного обследования и получения иммунотерапии в течение полугода, было принято решение об операции. Команда онкологов республиканской клинической больницы успешно провела хирургическое вмешательство, выполнив парциальную резекцию желудка, удалив часть органа, и атипичную резекцию правой доли печени. Для точного удаления всех очагов хирурги использовали интраоперационную ультразвуковую навигацию, что позволило полностью удалить основную опухоль с сохранением желудка и нормальной анатомии ЖКТ, а также все метастазы в печени.
Послеоперационный период проходил без осложнений, на десятый день пациентку выписали с дальнейшими рекомендациями.
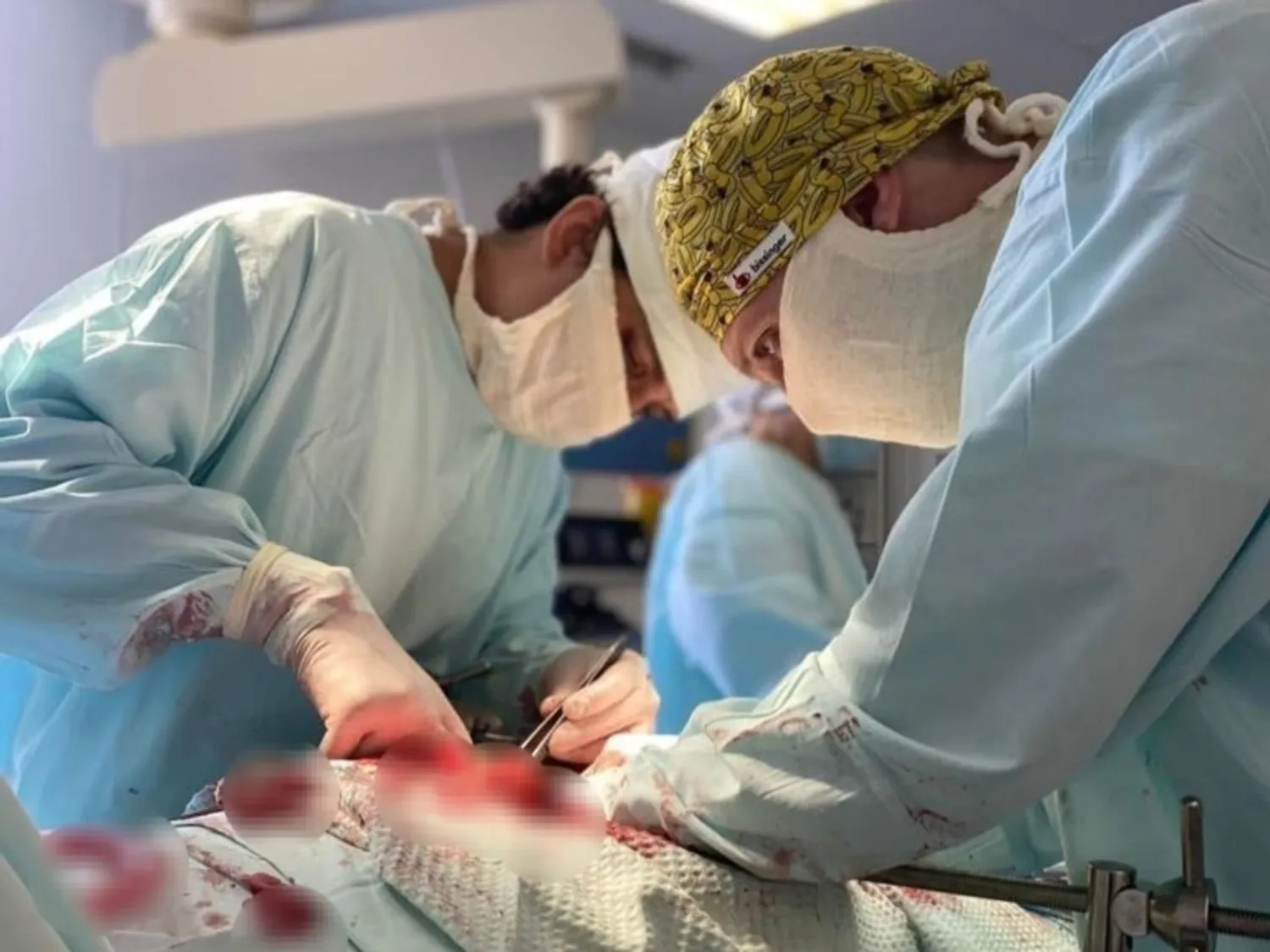

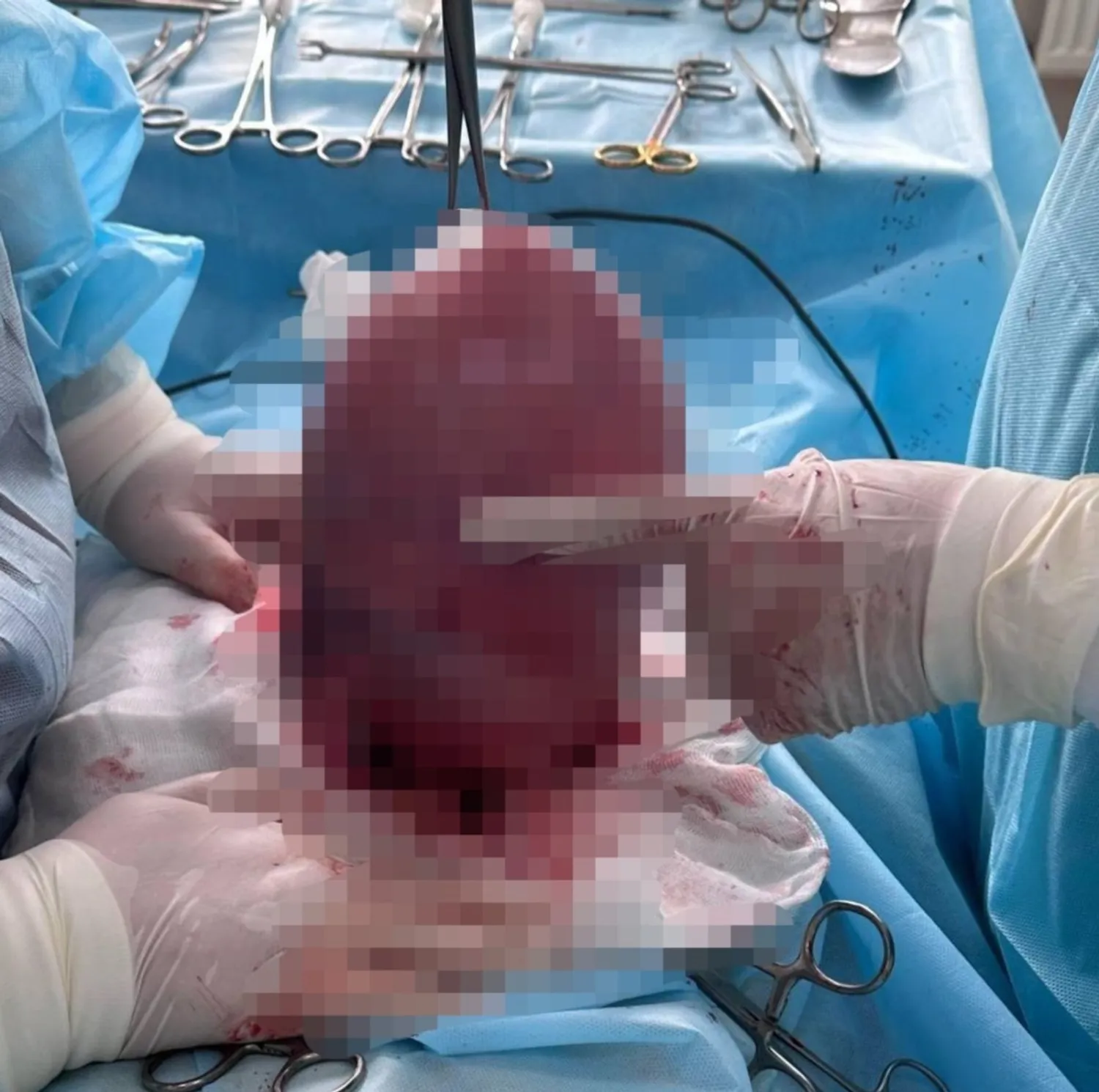
УДАЛИЛИ МИОМУ ГИГАНТСКИХ РАЗМЕРОВ
Операционная бригада врачей гинекологического отделения и анестезиологов городской клинической больницы Дёмского района Уфы успешно провели сложную операцию 42-летней пациентке, сохранив при этом сам орган. Женщина долго откладывала визит к врачу из-за страха, что могло привести к более радикальному решению — удалению матки и другим нежелательным последствиям. К этому времени миома достигла гигантских размеров — 45×38 см. Медики применили современную методику — временную окклюзию внутренней подвздошной артерии. Этот метод позволяет значительно снизить риск кровотечения во время операции и, как следствие, дает возможность выполнить органосохраняющую операцию, которая планирует беременность в будущем. Благодаря профессионализму врачей и применению передовых технологий, пациентке была успешно проведена миомэктомия (удаление узла миомы) с сохранением матки.
Этот случай демонстрирует, что даже в сложных ситуациях, благодаря современным медицинским возможностям и опыту врачей, можно найти оптимальное решение для сохранения репродуктивного здоровья женщины.

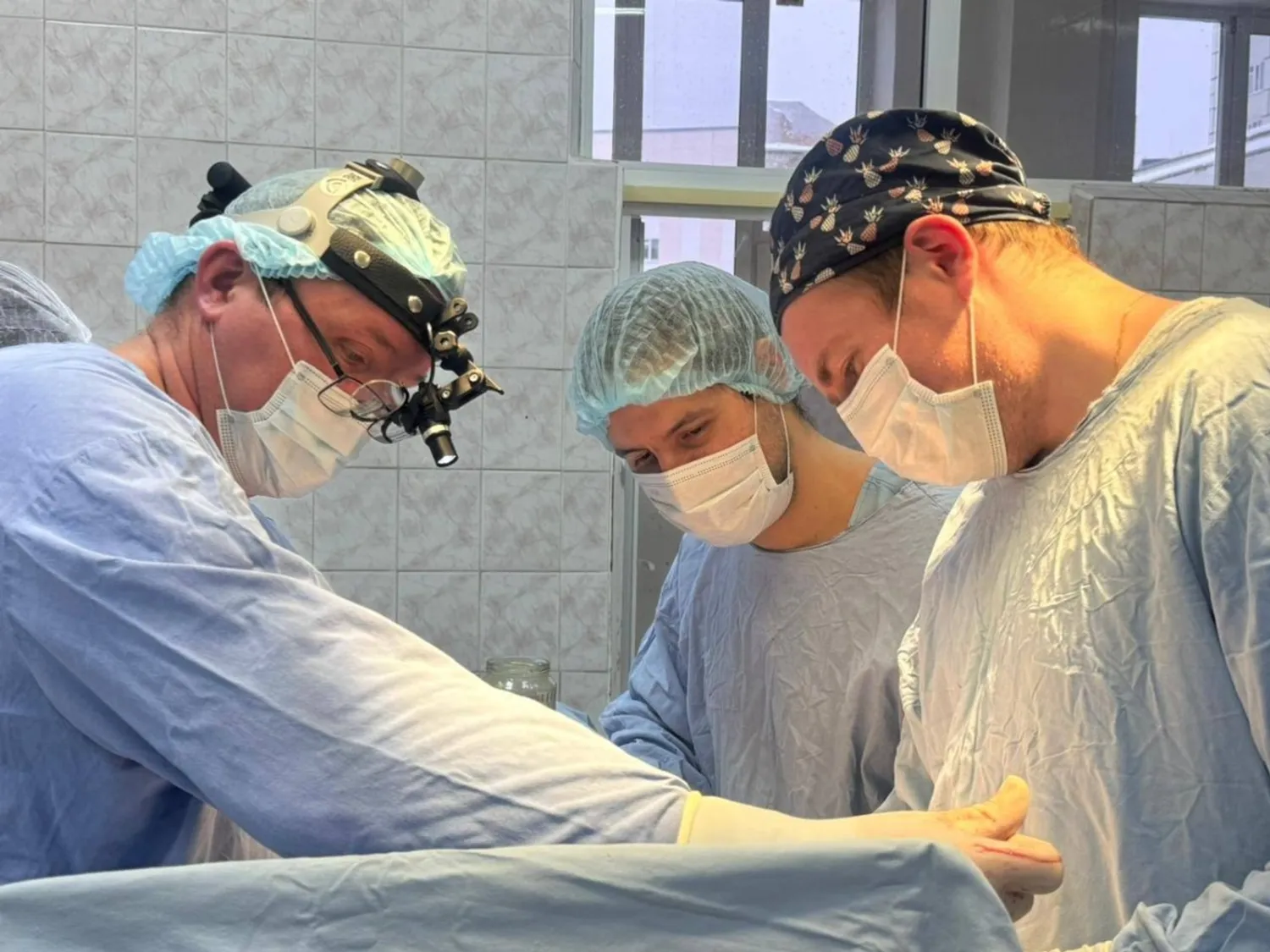
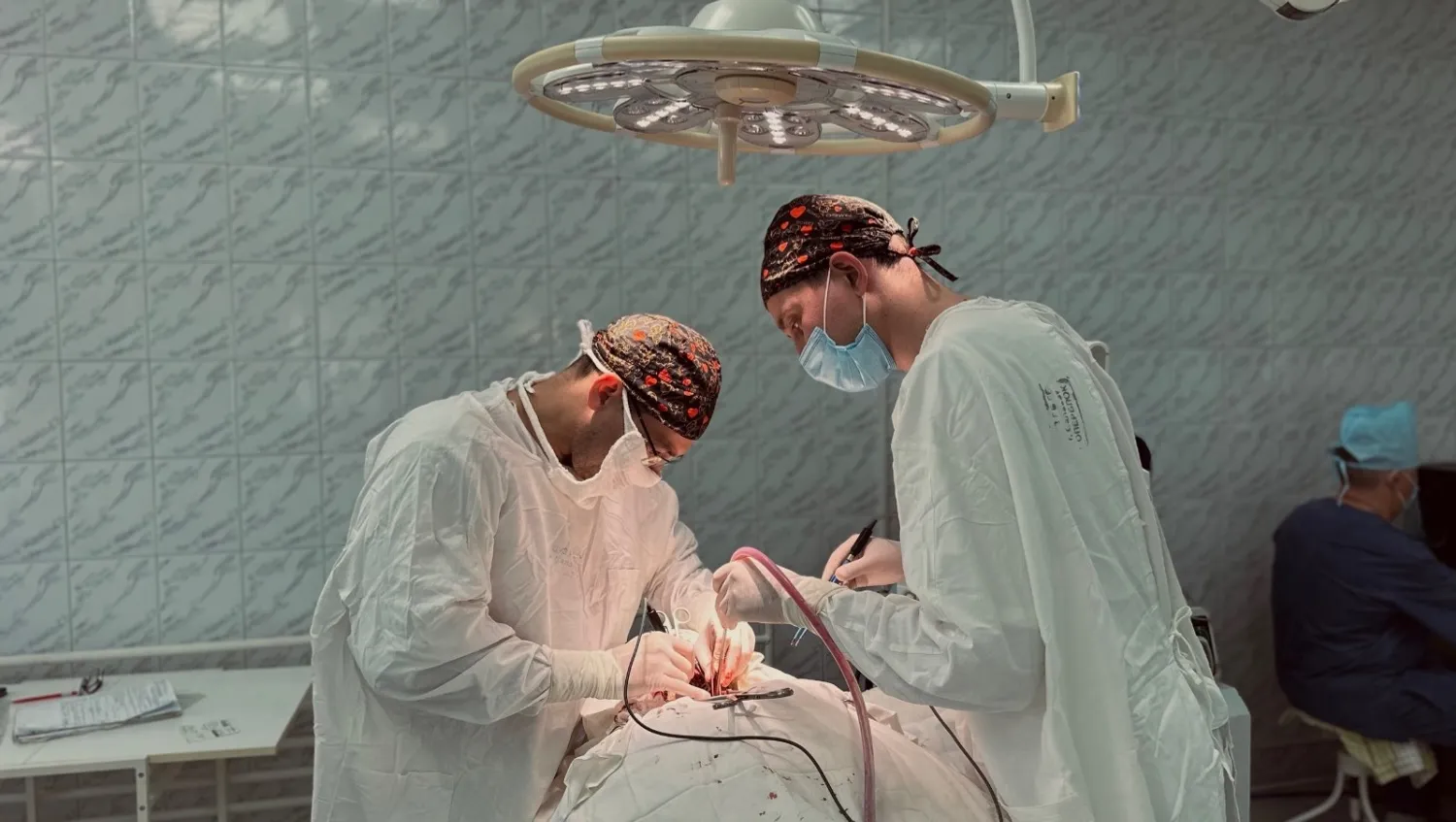
ПОСТАВИЛИ НА НОГИ ПАРНЯ С ТЯЖЕЛОЙ ТРАВМОЙ ШЕИ
В Салаватской городской больнице поставили на ноги молодого уроженца Таджикистана, получившего серьезные увечья в ДТП.
У пациента диагностировали сочетанную травму: ушиб головного мозга, переломы шейных и грудных позвонков, а также ребер и ушиб легких. Особенно серьезной была ситуация с переломами 1 и 2 шейных позвонков со смещением. Травма могла привести к острому сдавлению спинного мозга и угрожать жизни молодого человека. Такие переломы часто приводят к инвалидизации, вплоть до полного обездвиживания. Чтобы помочь молодому человеку вернуться к полноценной жизни, врачи провели операцию для фиксации шейного отдела специальной конструкцией. Операция длилась 2,5 часа. В тот же день пациент смог встать на ноги, а спустя неделю его выписали домой в удовлетворительном состоянии.

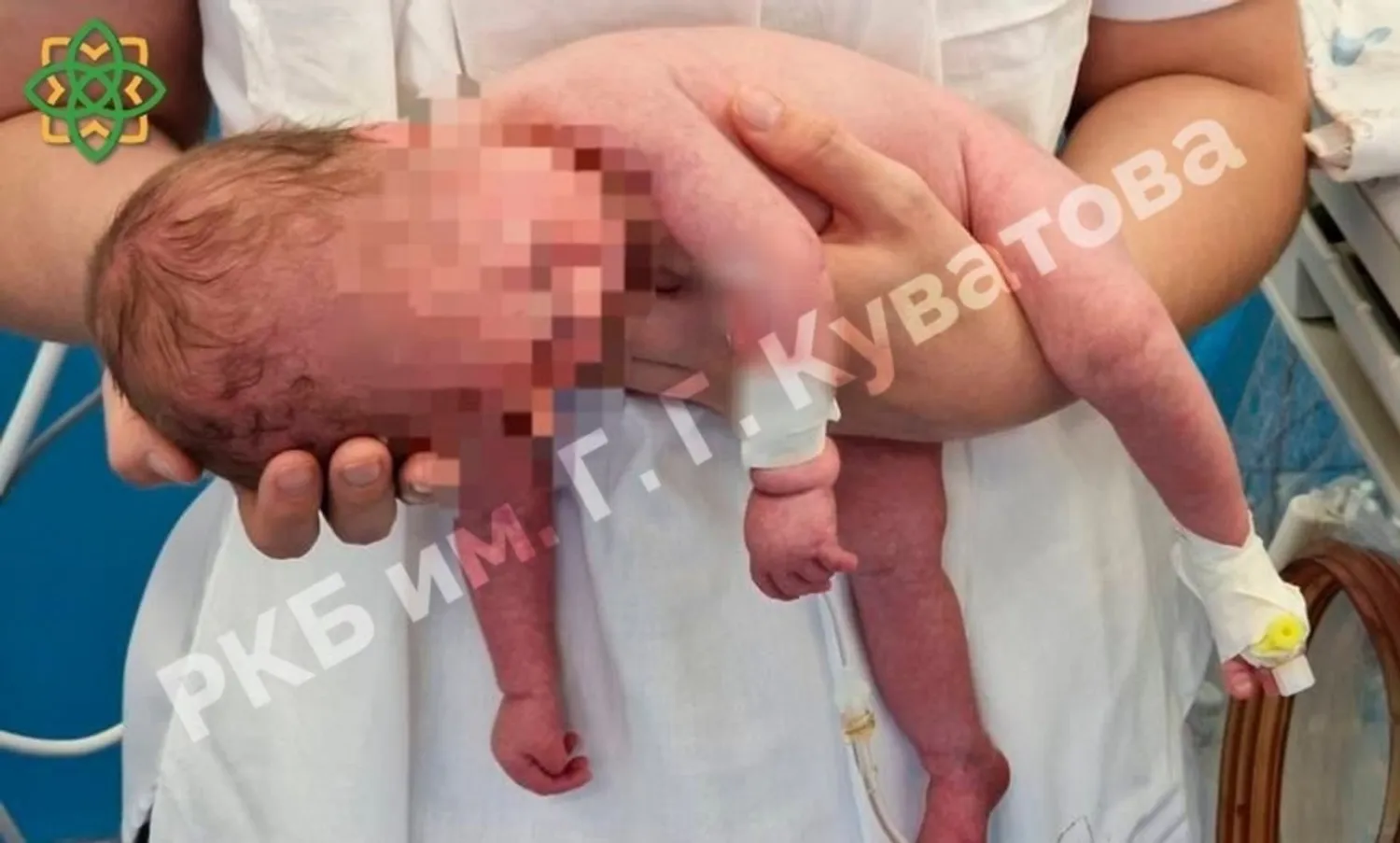
ВЫХОДИЛИ МАЛЫША С СИНДРОМОМ ПРАДЕРА-ВИЛЛИ
В РКБ имени Куватова путем операции кесарева сечения на свет появился ребенок, которого перевели в отделение реанимации и интенсивной терапии новорожденных.
Беременность женщины протекала на фоне многоводия и плацентарных нарушений, отмечался дистресс плода. Данное состояние возникает при недостаточном поступлении кислорода к плоду и других формах стресса. У новорожденного наблюдался ряд отклонений. В течение 21 дня он находился на искусственной вентиляции легких, попытка экстубации с переходом на неинвазивную вентиляцию оказалась неудачной, потребовалась повторная интубация. Затем был осуществлен переход на спонтанное дыхание с кислородной поддержкой. На 28-е сутки маленького пациента перевели в отделение патологии новорожденных и недоношенных детей. Установлен диагноз — Синдром Прадера-Вилли. Это генетическое заболевание, встречающееся у 1 человека на 25 000 — 10 000 новорожденных, характеризуется такими признаками, как выраженная мышечная гипотония в неонатальном периоде; нарушение сосательного и глотательного рефлексов; задержка моторного развития; последующее развитие гиперфагии и ожирения (к 2-4 годам); гипогонадизмом; низкорослостью; когнитивными нарушениями.
После проведенного лечения с положительной динамикой ребенка перевели в стационар РДКБ для дальнейшей реабилитации. Ранняя диагностика и своевременное начало комплексной терапии, включая лечение гормоном роста, позволяют значительно улучшить качество жизни пациентов и прогноз заболевания.

В Языковской центральной больнице Благоварского района впервые провели операцию по эндоскопическому удалению маточных труб, спаянных хроническим воспалительным процессом. Хирургическое вмешательство потребовалось 32-летней женщине. Такой метод операции позволит пациентке уже в течение 1,5-2 месяцев начать подготовку к плановому ЭКО. Это открывает новые возможности для семьи и дает надежду на долгожданное пополнение.
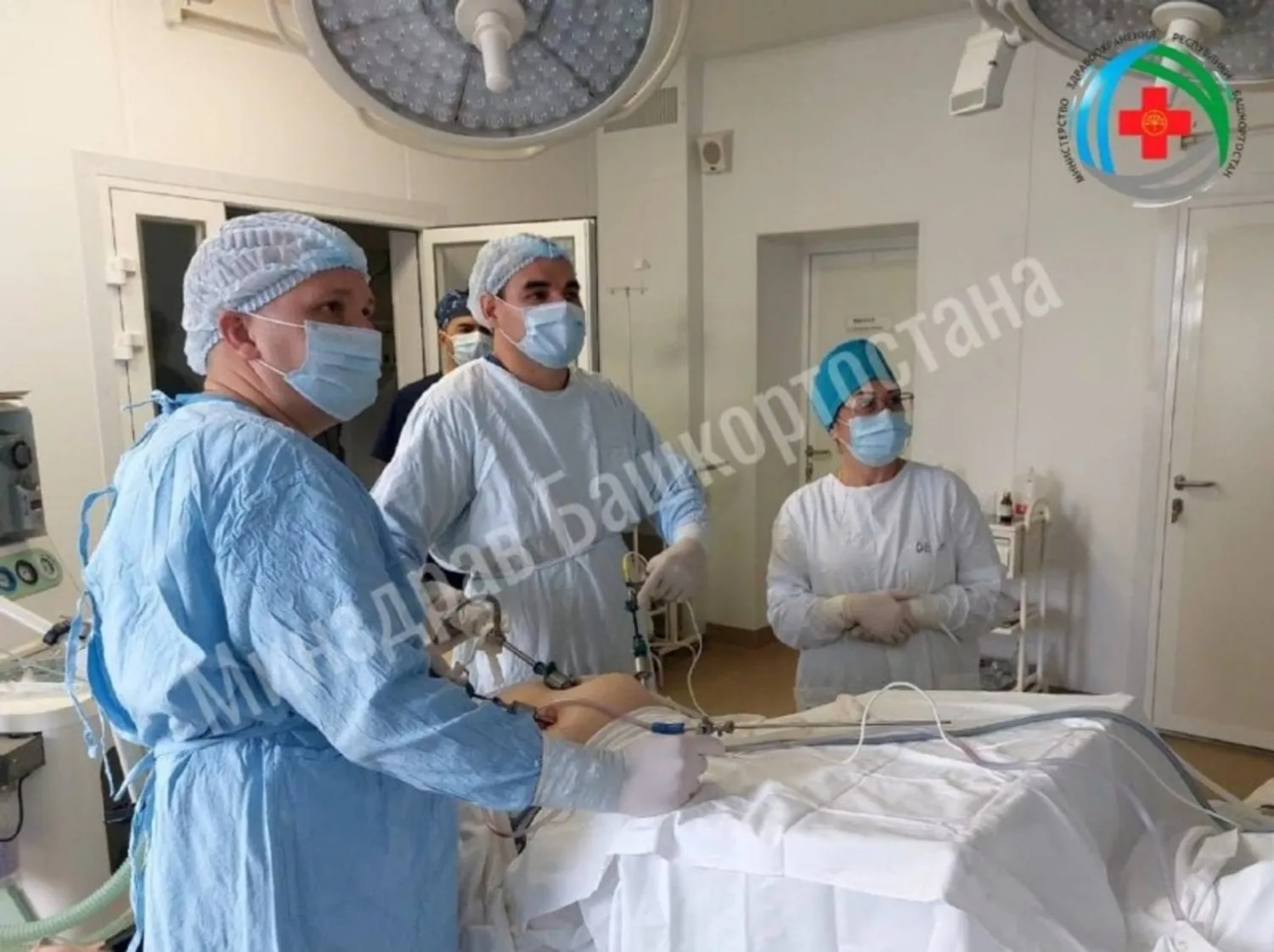

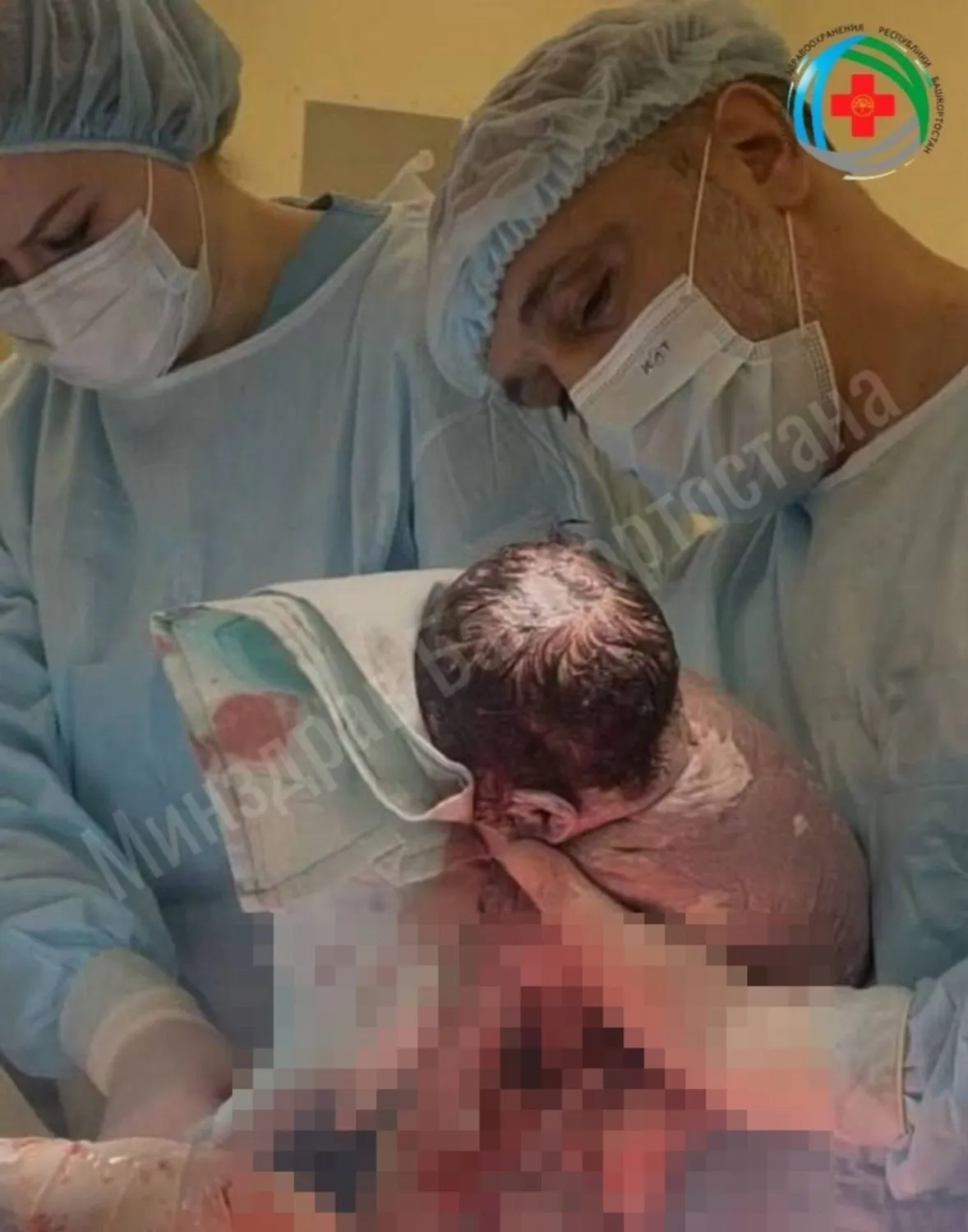
Команда врачей республиканского кардиоцентра и перинатального центра помогла появиться на свет девочке Елене. Малышка родилась в операционной кардиоцентра благодаря слаженной работе двух бригад медиков.
Причиной для такого взаимодействия стала серьезная ситуация со здоровьем мамы: еще в 18 лет она перенесла инфаркт, и тогда же врачи диагностировали у нее серьезное генетическое заболевание, связанное с нарушением системы свертывания крови. Риски были высоки, поэтому специалисты решили провести роды именно там, где есть необходимые условия для постоянного мониторинга сердечно-сосудистых патологий.
Кардиохирурги, анестезиологи-реаниматологи и акушеры-гинекологи действовали сообща, обеспечив оптимальные условия для операции. Результат превзошел ожидания: Елена родилась здоровой, с нормальным весом и ростом. Малышка чувствует себя отлично, что подтверждает профессионализм и сплоченность медицинских коллективов обоих учреждений.
Этот случай стал ярким примером того, как командная работа позволяет решать самые трудные медицинские задачи.

www.bashinform.ru
© 1992-2026 АО ИА «Башинформ».
Сетевое издание «Информационное агентство «Башинформ» зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор), регистрационный номер Эл № ФС77-88040
Учредитель Акционерное общество "Информационное агентство "Башинформ"
Главный редактор Шарафутдинов Руслан Михайлович
При перепечатке или цитировании ссылка на ИА «Башинформ» обязательна. Для интернет-изданий и социальных сетей прямая активная гиперссылка обязательна. Использование логотипа ИА «Башинформ» в целях, не связанных с ссылкой на агентство при перепечатке или цитировании, допускается только с письменного разрешения АО ИА «Башинформ».
Вся информация и материалы, размещенные на сайте www.bashinform.ru защищены международным и российским законодательством об авторском праве и смежных правах. 18+ запрещено для детей.